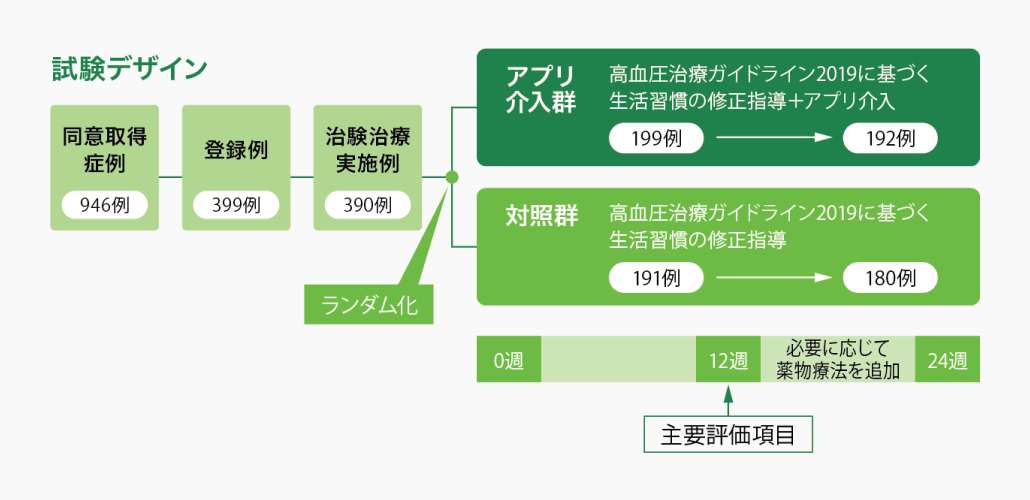
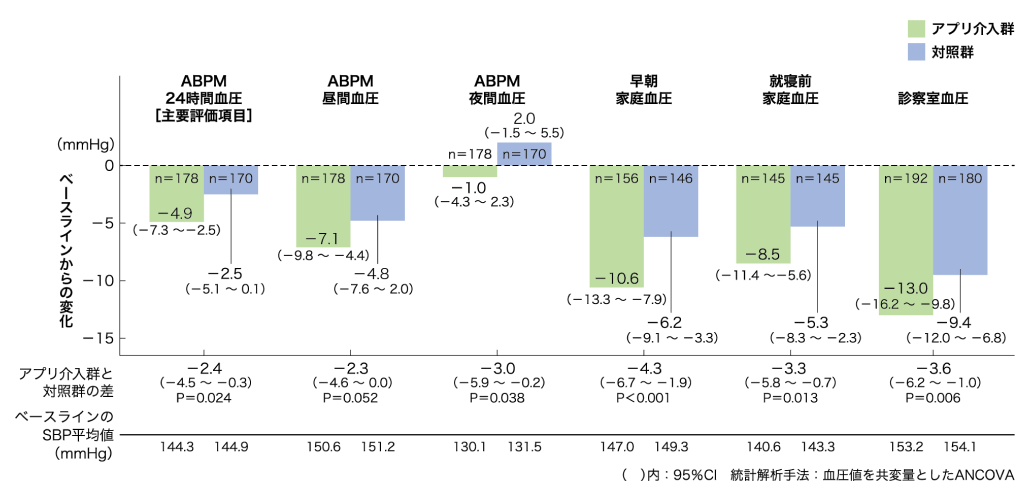
大西 日本の20歳以上における収縮期血圧(SBP)140mmHg以上の割合は男性で29.9%、女性で24.9%と報告されるなど1)、日本では成人の約3割が高血圧と考えられていますが、その管理は必ずしも適切に行われていません。降圧目標値を達成している患者さんは27%と報告されていますが2)、そこにはさまざまな問題点が認められています。そこで今日は生活習慣病の専門家の先生方と、高血圧治療の課題について討議していきたいと思います。まず、高血圧治療としての生活習慣の修正における現状と課題、工夫している点について伺います。勝谷先生、いかがでしょうか。
勝谷 高血圧治療の基本は生活習慣の修正と降圧薬の併用ですが、日常臨床では降圧薬のみに頼りきりで、生活習慣は通り一遍の指導で終わってしまいがちです。私も理事を務めている日本高血圧学会の「減塩・栄養委員会」でも生活習慣の修正の重要性を啓発していますが、日本人の平均摂取塩分量は1日当たり10.1g(目標は6g)1)と、減塩はまだ一般の方に浸透していないようです。臨床では、高血圧手帳を使用して患者さんの普段の生活習慣を「見える化」していますが、定量的評価や細かい個別指導ができていないというジレンマに悩まされています。
大西 毎月の診察で生活習慣の修正について話しても、同じ話の繰り返しでは聞く方も話す方も躊躇してしまう悪循環に陥ってしまいますね。弓野先生はいかがでしょうか。
弓野 どのように患者さんの行動変容を図るかという点は苦労しています。ゆみのハートクリニックでは、看護師、臨床検査技師、時には受付スタッフなど、多職種でのアプローチを試みています。ただし、実際は降圧、血糖値、脂質の目標達成は難しく、例えば日本では降圧薬服用者で血圧が140/90mmHg未満の割合は男性で約40%、女性で約45%です2)。こうした背景から、私は高血圧治療においては新たなアイテムが必要であると感じています。
大西 メディカルスタッフとの連携は重要ですが、クリニックではスタッフの人数が必ずしも十分ではないのが現状ですね。野村先生はいかがでしょうか。
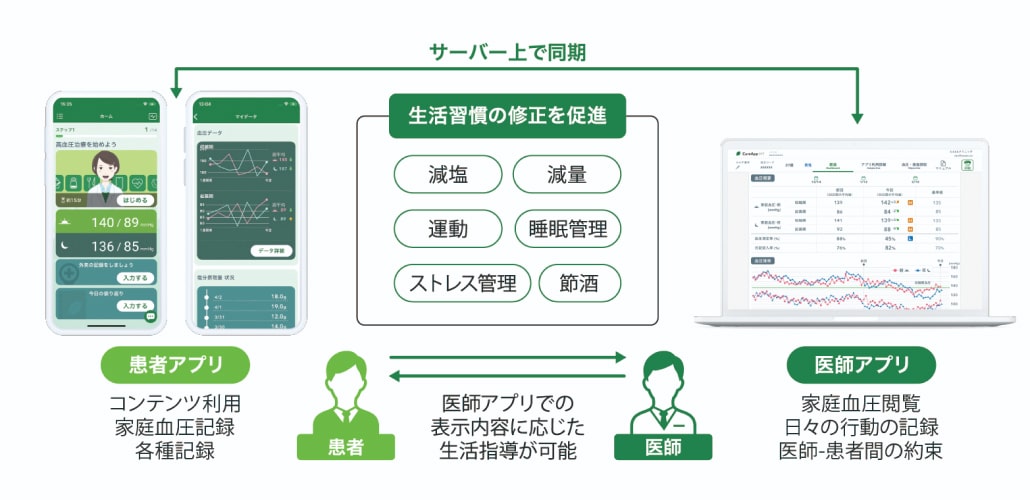
野村 私は、最初に減塩とDASH食を指導し、次には有酸素運動を勧めますが、患者データを確認しフィードバックすることがなかなかできていません。また苅尾先生らのご研究で床近傍室温が家庭血圧に影響を及ぼすことが示されましたが3)、高血圧治療では生活習慣に加え、住環境にも配慮する必要があります。さらに、漢方治療を始めれば偽性低アルドステロン症に注意するなど、処方薬も細かく確認する必要があります。これらを全て見ていくのは難しいので、当院では近年普及してきているPersonal Health Record(PHR)を用いて治療意欲を高めてもらう工夫をしています。
大西 患者さんに生活習慣のデータをいかにフィードバックできるか、あるいは指導した結果がどのようにわれわれにフィードバックされるかという点はとても大切ですね。